张继医生的科普号
- 精选 胶质瘤(左额叶),全切肿瘤,术后肢体活动良好…
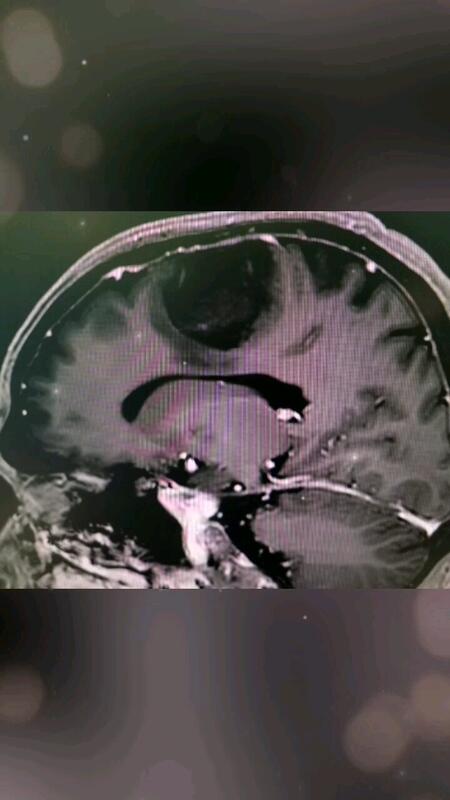 张继 副主任医师 中山大学肿瘤防治中心 神经外科5人已观看
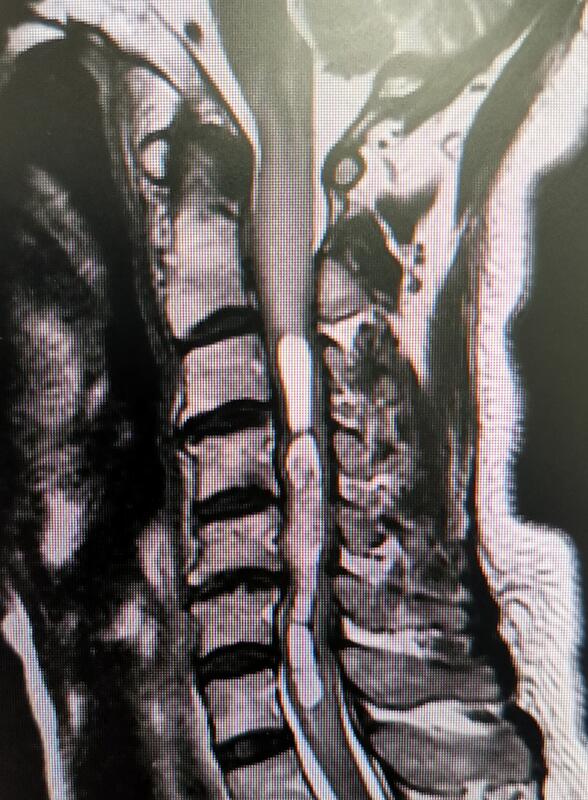
张继 副主任医师 中山大学肿瘤防治中心 神经外科5人已观看 - 精选 颈髓内室管膜瘤
术后肢体肌力正常
 张继 副主任医师 中山大学肿瘤防治中心 神经外科30人已读
张继 副主任医师 中山大学肿瘤防治中心 神经外科30人已读 - 精选 半椎板入路切除椎管内肿瘤
椎管内肿瘤是一种神经系统高发性疾病,多以髓外硬膜下肿瘤特征表现,占中枢神经肿瘤性疾病10%以上,其中神经鞘瘤和脊膜瘤是较为常见的病症类型。椎管内肿瘤的临床症状主要以神经痛、运动及感知障碍等为主,对患者生活质量造成严重不良影响,给社会和家庭带来了极大负担。髓外硬膜下肿瘤是脊柱神经外科常见的肿瘤,绝大部分为良性肿瘤,大约占椎管内肿瘤的一半以上,以神经鞘瘤和脊膜瘤多见。脊髓压迫症是这一类肿瘤的典型表现,患者常因首发症状为根痛前来就诊,查体可发现感觉运动障碍。其治疗的关键是手术充分解除压迫,尽可能全切,避免复发。椎管内肿瘤的药物保守治疗目前尚不能取得理想成效,手术治疗是主要临床选择,其中全椎板手术应用较多,但此治疗方式手术损伤较大,尤其对脊柱结构影响严重,对脊柱后柱解剖完整性、脊柱局部瘢痕粘连以及脊柱稳定性等都极为不利,远期疗效评价不高。椎管内肿瘤是一种神经系统高发性疾病,多以髓外硬膜下肿瘤特征表现,占中枢神经肿瘤性疾病10%以上,其中神经鞘瘤和脊膜瘤是较为常见的病症类型。椎管内肿瘤的临床症状主要以神经痛、运动及感知障碍等为主,对患者生活质量造成严重不良影响,给社会和家庭带来了极大负担。髓外硬膜下肿瘤是脊柱神经外科常见的肿瘤,绝大部分为良性肿瘤,大约占椎管内肿瘤的一半以上,以神经鞘瘤和脊膜瘤多见。脊髓压迫症是这一类肿瘤的典型表现,患者常因首发症状为根痛前来就诊,查体可发现感觉运动障碍。其治疗的关键是手术充分解除压迫,尽可能全切,避免复发。椎管内肿瘤的药物保守治疗目前尚不能取得理想成效,手术治疗是主要临床选择,其中全椎板手术应用较多,但此治疗方式手术损伤较大,尤其对脊柱结构影响严重,对脊柱后柱解剖完整性、脊柱局部瘢痕粘连以及脊柱稳定性等都极为不利,远期疗效评价不高。椎管内肿瘤是一种神经系统高发性疾病,多以髓外硬膜下肿瘤特征表现,占中枢神经肿瘤性疾病10%以上,其中神经鞘瘤和脊膜瘤是较为常见的病症类型。椎管内肿瘤的临床症状主要以神经痛、运动及感知障碍等为主,对患者生活质量造成严重不良影响,给社会和家庭带来了极大负担。髓外硬膜下肿瘤是脊柱神经外科常见的肿瘤,绝大部分为良性肿瘤,大约占椎管内肿瘤的一半以上,以神经鞘瘤和脊膜瘤多见。脊髓压迫症是这一类肿瘤的典型表现,患者常因首发症状为根痛前来就诊,查体可发现感觉运动障碍。其治疗的关键是手术充分解除压迫,尽可能全切,避免复发。椎管内肿瘤的药物保守治疗目前尚不能取得理想成效,手术治疗是主要临床选择,其中全椎板手术应用较多,但此治疗方式手术损伤较大,尤其对脊柱结构影响严重,对脊柱后柱解剖完整性、脊柱局部瘢痕粘连以及脊柱稳定性等都极为不利,远期疗效评价不高。采用半椎板入路显微手术治疗椎管内肿瘤,手术时间短,创伤小,有利于患者脊柱稳定性的维持,并且手术后身体恢复比较快。高速磨钻、超声吸引、神经电生理监护及超声技术在手术中的辅助应用,在很大程度上提升了手术的安全性,大幅度降低了医源性损害的发生率,值得在临床上推广运用。但我们需要注意的是适应症需要严格把控,特别是椎管内大型及部分髓内肿瘤的患者在选择半椎板入路时应谨慎考虑,所以不论选择什么手术方式,应以在不加重脊髓损伤的条件下应尽可能完全切除肿瘤下为前提,对于微创技术的刻意追求也是不妥的。
张继 副主任医师 中山大学肿瘤防治中心 神经外科81人已读 - 精选 半椎板入路显微手术切除椎管内肿瘤
近年来髓外硬膜下肿瘤手术的重点倾向于全切肿瘤,最大限度地减少脊髓损伤,保护和恢复神经功能,维护脊柱稳定性。与全椎板入路相比,半椎板切除入路对椎体骨结构的创伤小,对脊柱的稳定性影响较小。随着临床显微技术水平的不断发展,半椎板入路具有快速、创伤小、安全可靠性高,且术后住院时间短等优势,显著提高了患者脊柱的稳定性水平。显微镜下剥离肿瘤时,应严格按照包膜与蛛网膜面之间的蛛网膜间隙进行分离,完整将肿瘤切除或分块肿瘤完全切除,镜下止血确切,能有效规避出血风险,减少神经脊髓副损伤。与椎管内肿瘤是发生于脊髓本身及椎管内与脊髓邻近的组织的原发性或继发性肿瘤的总称,20~50岁是发病高峰年龄段,且男性发病率略高于女性。椎管内肿瘤往往是良性肿瘤,通常为髓外肿瘤,,主要包括脊膜瘤以及神经鞘瘤等,存在不同程度的神经功能障碍,,手术切除肿瘤是主要临床治疗方式。近年来,随着微创技术的迅猛发展,肿瘤切除手术治疗成功率有了显著提升,进而对缓解患者的痛苦,促进患者的康复发挥了积极的医学意义。临床上既往一般采用全椎板入路显微手术治疗椎管内肿瘤,通过将棘突和棘上韧带等诸多结构进行咬除,,将肿瘤完全暴露在视野下。这一方式很大程度上破坏椎体后部结构,破坏了脊椎的生物学平衡,影响了脊椎的稳定性,增加了畸形的发生率,也产生一定外观整形美观影响,同时对患者的正常生活和工作产生极为不利的负担。 半椎板入路显微手术治疗椎管内肿瘤,能够在良好的视野下切除肿瘤,将肿瘤完全暴露出来,使得手术医师就可以更快、更准、更精地完成肿瘤切除,对提升肿瘤切除率、改善手术效果具有重要意义。半椎板显微入路手术能够有效减轻患者脊柱后柱所带来的损伤,使脊柱后柱结构的生理结构完整保留了下来。显微技术的应用对手术入路的精确性意义重大,一定程度上保护了手术过程中的神经损害和器壁刮伤,能够使脊髓神经组织得到保护。
张继 副主任医师 中山大学肿瘤防治中心 神经外科58人已读 - 精选 复发胶质瘤的治疗
胶质瘤本身属于一类高度恶性肿瘤,部分胶质瘤患者术后进行放疗以及相应化疗时可能会出现假性进展情况,可以通过相应治疗例如进行抗血管治疗、抗水肿治疗等,患者症状一般明显缓解,甚至复查时影像学肿瘤表现可能消退。部分患者可出现真性复发,当肿瘤确定复发以后,首先需要判断肿瘤是单个复发还是多部位复发。例如局限于一侧半球,局限于一个部位。此时如果患者身体条件允许,可以选择再次手术。部分患者可能出现多部位复发,例如两侧大脑半球或患者身体条件不能再耐受手术,可以进行相应保守治疗,例如相应放疗以及其它靶向治疗。手术后根据既往治疗情况,考虑是否添加放化疗,TTF治疗也是一种选择。
张继 副主任医师 中山大学肿瘤防治中心 神经外科288人已读 - 精选 低级别胶质瘤的治疗
低级别的胶质瘤指的是一级和二级的胶质瘤。一级的神经胶质瘤,基本上是良性肿瘤。在这种情况下,力争手术全部切除,切除以后患者也就彻底痊愈了。如果是二级的神经胶质瘤,在全部手术切除的前提下,结合病理及分子病理,考虑是否放疗或者化疗,或长期随访。
张继 副主任医师 中山大学肿瘤防治中心 神经外科578人已读 - 精选 哪些肺癌脑转移需要手术?
肺癌患者出现脑转移灶常发生于晚期患者,转移瘤可形成颅内压增高与脑疝形成,是导致患者早期死亡的主要原因。对于肺癌脑转移的治疗,目前最常采用的方法是外科手术治疗,可以切除转移癌灶,降低颅内高压,防止脑疝形
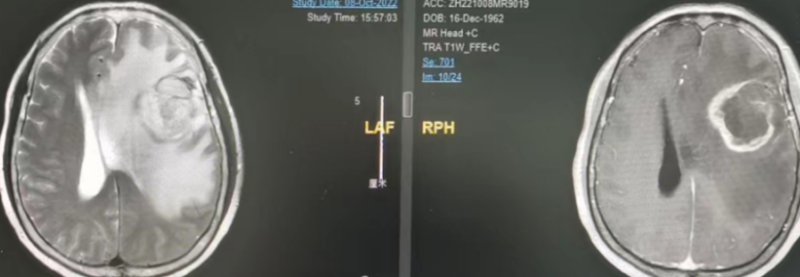 张继 副主任医师 中山大学肿瘤防治中心 神经外科373人已读
张继 副主任医师 中山大学肿瘤防治中心 神经外科373人已读 - 精选 多发脑膜瘤
脑膜瘤常发生于大脑凸面,大多为单发的良性肿瘤。除偶然发现的高龄无症状的小脑膜瘤患者可定期行MRI随访外,完全切除肿瘤后大部分患者可获治愈。随着显微外科、微侵袭外科的发展,尽管有多发脑膜瘤,可一次性手术
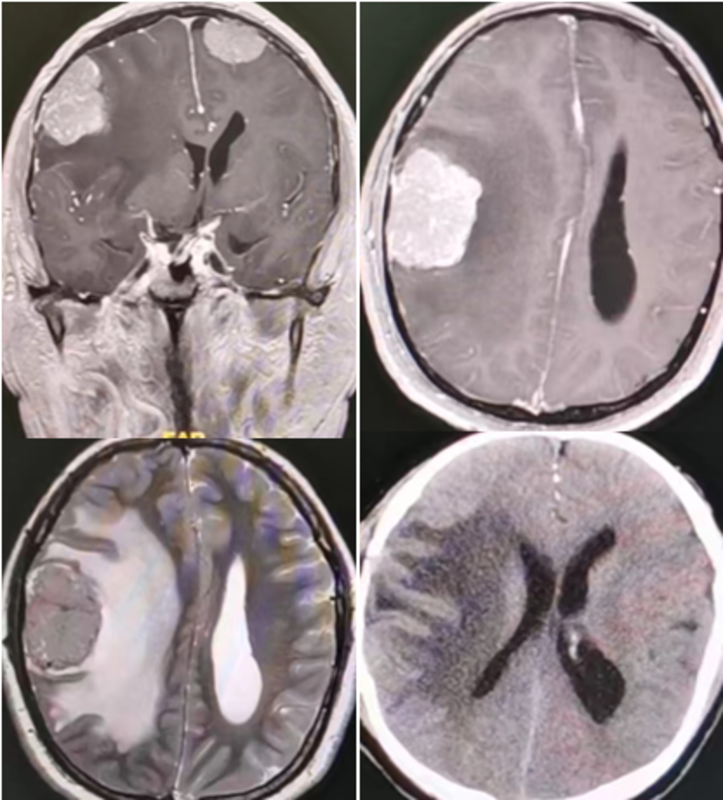 张继 副主任医师 中山大学肿瘤防治中心 神经外科193人已读
张继 副主任医师 中山大学肿瘤防治中心 神经外科193人已读 - 精选 垂体瘤的治疗
垂体瘤是一种常见的颅内肿瘤,在治疗中一般使用手术切除,药物治疗以及放射治疗。其中手术治疗效果较好,可以彻底治疗垂体瘤。在手术中使用内镜辅助下单鼻孔经蝶入路治疗,安全性较高,并且手术操作简单,在临床上应用比较广泛。使用内镜辅助下单鼻孔经蝶入路治疗后手术时间,血糖水平,手术中出血量,住院时间,疗效确切,并发症发生率较低,患者身体恢复较快。
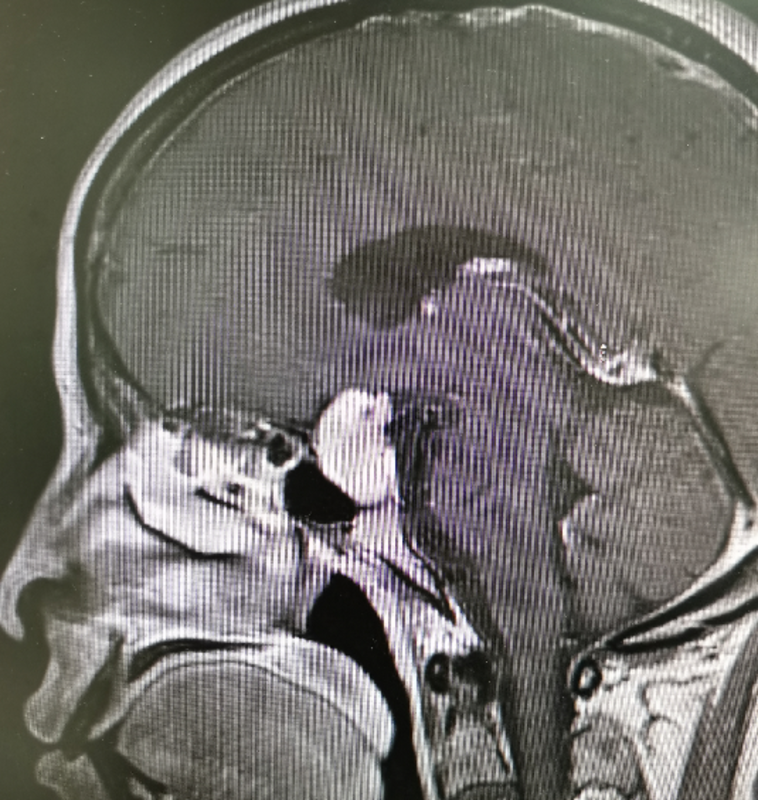 张继 副主任医师 中山大学肿瘤防治中心 神经外科74人已读
张继 副主任医师 中山大学肿瘤防治中心 神经外科74人已读 - 精选 垂体泌乳素腺瘤/高泌乳素血症--服药问题汇总
门诊经常有病友咨询泌乳素腺瘤/高泌乳素血症服药问题,由于门诊时间有限,不可能全面详细解答,特将常见问题归纳如下。(如有未说明的问题,请在文章下面的评论中提出,我将不断完善这个文章,如有具体问题不要在评论里提出,因不能及时看到,请直接在网站咨询)1.适应对象:所有经神经外科医师诊断为泌乳素腺瘤/高泌乳素血症的认为可以服药治疗的患者(有急性视力下降明显的或意识障碍的患者首选手术,不适合药物治疗)。a.一般泌乳素大于100ng/ml(但微腺瘤或高泌乳素血症者大于正常参考值即可考虑服药治疗)b.鞍区磁共振证实为垂体瘤(一定要经神经外科医师看过片子,不能仅根据磁共振报告),有的肿瘤很小,片子报高正常,则为高泌乳素血症c.有临床症状:男性性功能下降,女性停经泌乳,或月经不规律。必须注意:抽血化验T3,T4,TSH如果T3,T4都低于正常值,TSH异常增高,诊断为垂体增生,不能按垂体瘤治疗!垂体增生极易被误诊为垂体瘤,可以表现为停经溢乳,泌乳素高,磁共振报告为“垂体瘤”,但是T3,T4都低,TSH异常增高。病人可有阴毛、腋毛等体毛减少,乏力等甲状腺功能减退症状。但早期症状不一定明显,尤其警惕!2。泌乳素化验值的单位问题:不同实验室化验的单位不同。最常见四种单位ng/ml=μg/L,μIU/ml=mIU/L。化验换算问题:1ng/ml=21.2mIU/L。比如一位患者化验结果为212mIU/L,换算就是10ng/ml泌乳素英文PRL(Prolactin的缩写)。有时化验报告为PRL.有的患者化验值超过实验室测量上限,化验报告为大于200ng/ml,应该重新抽血化验,请试验室稀释10倍或者更高倍数后化验,得出具体数值,以便于服药后随访对比化验结果,了解疗效。打个比方,现在有个体重秤,最大测量范围是200kg,那么所有的大于200kg体重的人使用此体重秤测量体重,得出的结果都是大于200kg,没有具体体重数。3.关于泌乳素化验值具体数值问题,化验值多少与病情轻重无直接关系,但与肿瘤大小成正相关,肿瘤越大,泌乳素值越高,反之则越小。不必过于担心。直径大于1cm的垂体泌乳素腺瘤,一般都大于200ng/ml。重要的是肿瘤对药物是否敏感,肿瘤对药物越敏感,口服药物的量就越少,数值下降的也越快。有的患者服用药物后,数值降得很低,那是好事,根本不必担心。说明肿瘤对药物敏感,减少药量后就可正常。如果超过1cm的垂体瘤,泌乳素值不超过150ng/ml,则很可能不是泌乳素型垂体瘤,服药有效的可能性小!当然可以服用,服用后泌乳素降到正常,但肿瘤不缩小,说明需要手术切除。4.泌乳素抽血化验时间问题:一天中可以随时抽血化验,可以进食饮水,相差不大。文献推荐上午10点抽血。5.服药总原则:为避免或降低药物副作用,从小剂量开始,逐渐加量到泌乳素化验正常后,待肿瘤体积缩小后再逐渐减量,以最小有效量维持2-5年,根据泌乳素及磁共振复查结果决定能否试停药。绝大多数患者无法停药,停药后泌乳素值再次上升,出现临床症状,如停经泌乳、月经不规律等。6.服药方法:首选溴隐亭(每片2.5mg)(以下服用方法仅供参考,具体根据医师意见调整)1次1.25或2.5mg,每天1次;每周增加一片,增加到每天3片服用一周后复查泌乳素;如果不正常,继续增加,一般增加到每天6片可控制后维持,服用每天6片维持一周后复查泌乳素,如果正常,继续维持,服药3个月后复查磁共振及泌乳素,根据检查结果调整服药。有些患者服用每天6片仍然不能控制,可以继续每周1片加量,可加到每天15片。如仍然不能控制,考虑换药,改用卡麦角林(该药国内没有引进,需要从香港、其他国家购买。药物现在可以从网上买到,有人提供代购服务),或者考虑手术治疗。卡麦角林起始剂量,可每周2次,每次0.5mg。服用后每月复查泌乳素,不达标,逐渐加量,最大一般可达每周7mg。如仍然无效,考虑手术及放疗治疗。刚开始服药有些病人会出现头痛,头晕,恶心呕吐等反应,可从每天1/4片开始,一般几天后这些反应会消失。为减少副总用,需每天1片以上的剂量时,每天总剂量应该分次服用。比如需每天2片的患者,分2次服用,每次1片。7.怀孕有关问题希望怀孕的泌乳素控制在5-15ng/ml为宜,过低或过高均不易怀孕。垂体微腺瘤患者在证实怀孕后可直接停药。垂体大腺瘤患者也可继续原剂量服用,但需注意停药后垂体瘤有增大可能,因此需密切注意有无视力视野变化,如果有,应及时重新服药治疗。垂体微腺瘤患者,如果以前有流产病史,或者高龄怀孕,或者非常在意此次怀孕,在证实怀孕后,溴隐亭继续孕前剂量、服药到怀孕12周直接停药,否则易发生流产!怀孕期间不能根据泌乳素水平调整药物,因为怀孕本身会出现生理性的泌乳素增高,因此怀孕后没有必要复查泌乳素,检查出来的泌乳素增高没有意义。产后哺乳问题:正常生产后可以继续哺乳,不服溴隐亭。停止哺乳后1月重新检查泌乳素,垂体磁共振,评估后决定是否重新服药治疗。药物对胎儿影响:目前经过国内外大量临床经验证实未发现有不良影响!8.哪些患者可以考虑停药必须满足以下条件才可以考虑试停药:a.泌乳素在正常范围;b鞍区磁共振动态增强检查显示肿瘤消失;上述a,b情况控制至少达2年.停药后仍然需要定期复查泌乳素和鞍区增强磁共振,因停药后肿瘤复发比例较高。9.手术和服药相比,服药控制泌乳素之后的怀孕成功率更高,因此首选药物治疗。10.侵犯包绕周围结构的垂体泌乳素腺瘤首选药物治疗,因为手术无法做到全切,术后还需服药治疗。而单独药物治疗可使不少泌乳素腺瘤完全消失。下图为一侵袭性泌乳素腺瘤的病人,服溴隐亭药物1月后肿瘤完全消失,泌乳素正常,目前仅需每天半片药物维持,随访已经超过10年,如正常人一样生活。11。关于磁共振复查问题,泌乳素型垂体微腺瘤一般生长非常缓慢,甚至10多年无明显变化。因此如果泌乳素服药后正常,无视力下降头痛等明显不适,不需要频繁检查磁共振。泌乳素微腺瘤本身很小,不必纠结于每次磁共振检查测量数值的变化(测量角度的问题出现相差几个毫米误差)12.垂体大腺瘤患者,泌乳素高,泌乳素正常后继续服药后3月,复查肿瘤无明显缩小者,需要考虑手术,估计肿瘤不止一种成分,泌乳素型的细胞已经萎缩,非泌乳素型的肿瘤成分无变化。另一例侵袭性垂体瘤,包绕颈内动脉,在医生指导下服药,服药11月基本消失。13.关于手术与服药方案的选择问题巨大的,包绕血管明显的,首选服药治疗,因为手术风险大,不易切除干净,术后还需继续服药治疗。年轻未生育的微腺瘤,首选服药。肿瘤无明显包绕血管的,预计可以全切的,可以考虑手术治疗,因为术后如果泌乳素降到正常,磁共振显示肿瘤无明显残留,不需要服药治疗,更经济;如果术后泌乳素未降到正常,但术后服药剂量比不服药要减少。服药副作用大,无法耐受的,考虑手术治疗。本文系夏成雨医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
夏成雨 主任医师 安徽省立医院 神经外科2.8万人已读






